Диагностика и лечение эпидемического возратного тифа
Эпидемический возвратный тиф (другие названия – европейский тиф, вшивый возвратный тиф, возвратная лихорадка и др.) – острая трансмиссивная антропонозная болезнь, вызываемая боррелиями. Инфекция передается вшами и клинически характеризуется острым началом, приступами лихорадки, которые отделяются друг от друга безлихорадочного периодами.
Этиология
Боррелии – подвижные, грамотрицательные микроорганизмы спиралевидной формы с 4-12 неодинаковыми завитками, они способны осуществлять поворотные или волнообразные движения, которые вызывают перемещение ("отодвигание") расположенных вблизи них эритроцитов (заметно при микроскопии в толстой капле крови). Их длина – 8-16 мкм, толщина – 0,3-0,5 мкм, содержат ДНК. Боррелии хорошо окрашиваются по методу Романовского-Гимзе. На искусственных питательных средах с сывороткой, асцитической жидкостью, яичным белком растут медленно и только в анаэробных (без кислорода) условиях при температуре +28-32 °С. Их можно выращивать также на клетках культур и куриных эмбрионах. В процессе размножения на основных средах ферментируют глюкозу с образованием углекислого газа и кислоты. При температуре 0 °С (на льду) сохраняют жизнеспособность в течение нескольких недель, при +20 °С - до 6-ти дней.
Бактерии чувствительны к пенициллину, стрептомицину, левомицетину, тетрациклину, эритромицину.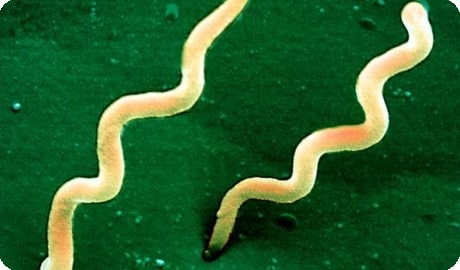
Эпидемиология
Источником инфекции является только человек. Заразность крови сохраняется как во время лихорадки, так и в межприступный периоды. Передача боррелий осуществляется через вшей (в прошлом описаны редкие случаи у лиц, контактировавших с кровью больного – хирургов во время забора крови, при вскрытии трупов умерших от возвратного тифа, а также у работников лабораторий).
Переносчиками боррелий могут быть все три вида вшей – головная, лобковая, платяная, но наибольшее эпидемиологическое значение имеет последняя. Вши инфицируются во время насасывания крови. Часть боррелий быстро погибает в желудке насекомого, а часть переходит через стенку желудка и попадает в гемолимфу, где интенсивно размножается в течение нескольких дней. На 5-6-й день вошь уже может вызвать инфицирование человека. Продолжительность заразности паразита 18-25 дней. Следующим поколением вшей (через гниду) инфекция не передается. Как и в случае сыпного тифа, во время укуса вши инфекция не передается (поскольку в слюнных железах ее боррелии находятся кратковременно). Необходимым условием инфицирования является раздавливания вши, после чего боррелии в большом количестве с гемолимфой попадают в организм человека через микротравмы, возникающие при расчесывания.
Восприимчивость к возвратному тифу общая. Дети и лица молодого возраста болеют легкими формами. Распространенность болезни зависит от социально-экономических и бытовых условий, интенсивности завшивленности. В целом эпидемиология поворотного вшивого тифа аналогична эпидемиологии сыпного тифа, с той лишь разницей, что при возвратном тифе меньше смертность. В прошлом эпидемии этого тифа возникали "под тенью" сыпного тифа. После заболевания формируется видоспецифический иммунитет.
В Европе случаи заболевания не регистрируются. Болезнь еще встречается в Эфиопии, Судане.
Клиника
Инкубационный период наиболее часто составляет 5-7 дней, колеблясь от 3-х до 15-ти дней. Наводящие симптомы:
- чувство общей слабости;
- головная боль;
- артралгия (боли в суставах);
- расстройства желудочно-кишечного тракта;
- носовые кровотечения.
Опорные симптомы:
- острое начало болезни;
- трясучий озноб, температура за несколько часов поднимается до 39-40 °С;
- боль в мышцах и суставах;
- сильная головная боль;
- астения.
Лицо красное, впоследствии сменяется бледностью, несколько одутловатое, гиперемия конъюнктив, герпетическая сыпь, тахикардия и учащенное дыхание, носовые кровотечения, боль в животе. С 3-4-го дня развивается желтуха, боль в пояснице , бессонница, кровотечения (геморрагический синдром), увеличивается печень и селезенка. Больной подавлен, сознание сохранено, иногда отмечается возбуждение, бред. У 10-15% больных наблюдается менингеальный синдром с развитием серозного менингита. При значительном поражения почек возникает олигурия. Продолжительность первого приступа лихорадки может быть 6-10 дней. Температура, как правило, постоянна.
В конце лихорадочного приступа состояние больного слишком ухудшается, а температура может достигать +41 °С, а затем (как правило, ночью) критически снижается до нормы или субнормальных цифр, сопровождается профузным потением, а иногда – полиурией (увеличение объема мочи). В это время возможно развитие коллапса – резко снижается артериальное давление, усиливается бледность лица, конечности становятся холодными и цианотичны, больной теряет сознание, может умереть. Но в большинстве случаев эти тяжелые явления проходят, исчезают расстройства кровообращения, а также головная боль, астения, суставной и мышечной боли и другие симптомы лихорадочного периода. Реже падение температуры происходит постепенно – в течение 2-3-х дней. С нормализацией температуры тела быстро нормализуются размеры печени и селезенки, исчезает лейкоцитоз, появляются эозинофилы. Дольше сохраняется бледность лица. Изредка болезнь после первого лихорадочного приступа полностью проходит (особенно на фоне применения антибиотиков).
У большинства больных с первым лихорадочным приступом и безлихорадочного периодом появляется второе нападение лихорадки. Это наблюдается на 14-15-й день от начала болезни. Нападение начинается внезапно с озноба, повышения температуры тела, субъективных и объективных симптомов, которые были в первый период лихорадки: головная боль, астения, носовые кровотечения, нарушения со стороны желудочно-кишечного тракта и, особенно, увеличение селезенки ( "селезенка в виде аккордеона»). Обнаруживают изменения в лейкограмме, уменьшение количества тромбоцитов, увеличивается уровень билирубина крови. Продолжительность второго приступа болезни составляет 3-5 дней. После этого температура снижается (но менее критично), быстро исчезают субъективные и объективные симптомы болезни.
В большинстве случаев после второго приступа наступает полное выздоровление. У нелеченых людей могут быть третий и четвертый приступы (в исключительных случаях их может быть 8-10). Каждый новый приступ лихорадки становится более коротким, а периоды нормальной температуры – все длиннее (совокупно их продолжительность составляет 14-15 дней).
Атипичное течение
Кроме типичного течения возвратного тифа, наблюдаются различные формы в зависимости от превалирования тех или иных симптомов, возраста, а также сочетание с другими болезнями.
При атипичных формах могут быть короткие лихорадки и безлихорадочные периоды, повышение температуры дольше 8-ми дней или случаи интермиттирующей лихорадки вместо постоянной. Изредка наблюдается постепенное нарастание симптомов и постепенное их снижение.
В периоды эпидемий вшивого возвратного тифа описывались формы с развитием тяжелых пневмоний, геморрагической пурпуры, выраженными психическими расстройствами, острой почечной недостаточностью.
Особенно сложными для диагностики были случаи комбинированного развития возвратного тифа с другими заболеваниями (малярия, брюшной, сыпной тифа), а также ход на фоне алиментарной дистрофии, алкоголизма, туберкулеза. Микст-инфекции часто коренным образом меняли клиническую симптоматику, сопровождаясь стиранием приступов лихорадки и периодов нормализации температуры, тяжелым общим токсикозом, присоединением нарушений со стороны желудочно-кишечного тракта с появлением холероподобного синдрома или проявлений колита, что приводило к значительному обезвоживанию и высокой летальности (до 50-60%). У беременных возвратный тиф вызывал маточные кровотечения, выкидыши.
Возвратный тиф легко протекает у детей, иногда – в латентных формах. Однако это не уменьшает опасности таких больных как источников возбудителя инфекции. Очень тяжело болезнь протекала у пожилых людей: у них почти всегда возникало поражения почек, и больные умирали на фоне уремии.
Диагностика
Диагноз вшивого возвратного тифа устанавливается на основе эпидемиологических данных и особенностей клинических проявлений. Важным элементом диагностики является характерная последовательность лихорадочных приступов и периодов апирексии.
В общем анализе крови – умеренный лейкоцитоз (10-20х109/л) с нейтрофильным сдвигом, анэозинофилия, уменьшение числа тромбоцитов, эритроцитов, гемоглобина, повышение СОЭ. Изменения в моче характеризуются появлением белка ("лихорадочная альбуминурия»), в крови отмечается повышением уровня мочевины и креатинина, содержания прямого и непрямого билирубина, активности АЛТ.
Подтверждение диагноза обеспечивает лабораторное исследование крови в период лихорадочного приступа (мазок, толстая капля) с окраской по Романовскому-Гимзе или посеребрением. Можно применить также метод Бурре (микроскопия капли крови, смешанной с тушью) или микроскопию висячей капли в темном поле зрения. При использовании этих методов боррелий находят очень легко. Для увеличения вероятности обнаружения возбудителей можно применить метод обогащения – исследование осадка крови после центрифугирования. Боррелий можно выделить при посева крови на культуру ткани или куриные эмбрионы. Серологические исследования для диагностики возвратного тифа не используются в связи с тем, что антитела образуются только к тому серотипа боррелий, который вызвал заболевание, а также в связи с частыми ложноположительных результатами (общие антигены с ProtеusOX19, OX2, бледной трепонемой).
Лечение
Терапевтические мероприятия осуществляются в условиях медицинского стационара. Для уничтожения возбудителей назначаются антибиотики различных групп (хлортетрациклин, пенициллины, левомицетин). Длительность антибиотикотерапии устанавливается индивидуально на основании клинической картины и наличия возбудителей в крови.
Одновременно проводится патогенетическое лечение, направленное на уменьшение интоксикации и улучшение функционального состояния внутренних органов.
Прогноз при эпидемическом возвратном тифе благоприятный. Основным условием является своевременное начало адекватной антибиотикотерапии.
