Чем опасна холера, как она диагностируется и лечится
 Холера является инфекционным заболеванием, которое относится к особо-опасным кишечным инфекциям с фекально-оральным путем передачи возбудителя. Основной опасностью холеры является развитие обезвоживания (дегидратация) организма больного человека вплоть до гиповолемического шока с критическим уменьшением концентрации солей и жидкости.
Холера является инфекционным заболеванием, которое относится к особо-опасным кишечным инфекциям с фекально-оральным путем передачи возбудителя. Основной опасностью холеры является развитие обезвоживания (дегидратация) организма больного человека вплоть до гиповолемического шока с критическим уменьшением концентрации солей и жидкости.
На протяжении всей истории человечества развивалось несколько крупных эпидемий холеры, которые унесли жизни миллионов человек.
Этиология
Возбудитель холеры – специфическая бактерия, которая относится к роду вибрионов (Vibrio cholerae). Она имеет несколько изогнутую форму (в виде запятой), с одной стороны имеется жгутик, обеспечивающий подвижность бактериальной клетки. Выделяют несколько подвидов (биовары) данного микроорганизма:
- Vibrio cholerae biovar cholerae – биовар классической холеры, вызывающий типичное течение заболевания.
- Vibrio cholerae biovar eltor – биовар Эль-тор, он вызывает более легкое и атипическое течение заболевания.
Каждый биовар также разделяется на серологические подтипы, самыми распространенными из которых являются серотип Огава, Инаба, Хикодзима. Во время проведения лабораторной диагностики заболевания определяются серологические типы по соматическому и жгутиковому антигену. Холерный вибрион неустойчив в окружающей среде, он достаточно быстро погибает под воздействием солнечных лучей, высушивания и стандартных разведений дезинфицирующих средств. Он длительно может сохраняться и размножаться в жидкой среде (морская вода, сточные воды), особенно если она имеет щелочную реакцию.
Эпидемиология (распространение)
Холера относится к сапронозным заболеваниям. Это означает, что возбудитель может сохраняться и размножаться в окружающей среде, в частности в воде, откуда попадает в организм человека и приводит к развитию заболевания. Основной путь инфицирования – фекально-оральный, бактерии выделяются с калом больного человека или бактерионосителя в окружающую среду, попадают в канализацию, а затем в питьевую воду, где могут размножаться и сохраняться длительное время. При употреблении зараженной воды происходит инфицирование здорового человека, поэтому вспышки эпидемии холеры чаще всего имеют водный путь, особенно в странах с недостаточно развитой инфраструктурой (очистка сточных вод, четкое разграничение канализации и источников питьевой воды). Эндемическими зонами, где наиболее часто регистрируются случаи заболеваемости холерой, являются страны Африки, Латинской Америки, Юго-Восточной Азии, Индия.
Механизм развития заболевания
После проникновения в пищеварительный тракт в тонкой кишке холерные вибрионы начинают активно размножаться, 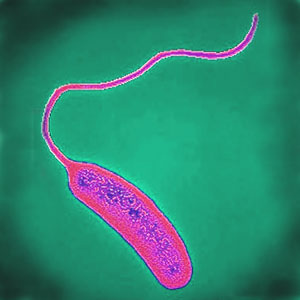 чему способствует щелочная реакция среды. При прохождении через желудок, содержимое которого имеет кислую реакцию, часть микроорганизмов погибает, поэтому заболевание имеет более тяжелое течение у людей со сниженной кислотностью желудочного сока. Основной особенностью холерного вибриона является то, что в процессе своей жизнедеятельности он вырабатывает белковое соединение (экзотоксин или холерный токсин), которое изменяет функциональную активность энтероцитов (клетки кишки). Данное соединение приводит к нарушению всасывания воды и солей из просвета кишечника в кровь, а также их обратному переходу из тканей в просвет пищеварительного тракта, вызывая развитие секреторной диареи (понос). За счет такого механизма у больного человека развивается тяжелая дегидратация (обезвоживание организма) с дефицитом основных солей. Общая интоксикация при холере, сопровождающаяся лихорадкой, не развивается.
чему способствует щелочная реакция среды. При прохождении через желудок, содержимое которого имеет кислую реакцию, часть микроорганизмов погибает, поэтому заболевание имеет более тяжелое течение у людей со сниженной кислотностью желудочного сока. Основной особенностью холерного вибриона является то, что в процессе своей жизнедеятельности он вырабатывает белковое соединение (экзотоксин или холерный токсин), которое изменяет функциональную активность энтероцитов (клетки кишки). Данное соединение приводит к нарушению всасывания воды и солей из просвета кишечника в кровь, а также их обратному переходу из тканей в просвет пищеварительного тракта, вызывая развитие секреторной диареи (понос). За счет такого механизма у больного человека развивается тяжелая дегидратация (обезвоживание организма) с дефицитом основных солей. Общая интоксикация при холере, сопровождающаяся лихорадкой, не развивается.
Тяжелая дегидратация - это основная опасность холеры, за счет выхода воды и солей из организма в кишечник она может привести к летальному исходу.
Симптомы холеры
С момента инфицирования до развития первых клинических признаков заболевания проходит в среднем 3-е суток (инкубационный период может варьировать от нескольких часов до 5 суток). Клиническая картина холеры характеризуется выраженной диареей и рвотой. Стул при этом водянистый, жидкий, он не содержит каловых примесей. Для стула при холере характерной особенностью является его вид «рисового отвара». Рвота при холере обильная, «полным ртом», при этом тошнота может не сопровождать ее. Выделяют несколько степеней тяжести течения холеры, в зависимости от выраженности дегидратации:
- Легкая степень – однократный жидкий стул и рвота, потеря жидкости не превышает 3% от массы тела больного человека. Появляется небольшая сухость во рту, сопровождающаяся жаждой, мышечная слабость.
- Средняя степень – жидкий стул может быть до 20 раз в день. При поносе отсутствуют болевые ощущения в виде спазмов и характерные позывы к акту дефекации (тенезмы). Стул постепенно утрачивает каловый характер и приобретает вид «рисового отвара». При этом потеря жидкости, а также солей составляет 4-6% от массы тела, что сопровождается выраженной сухостью слизистых оболочек, жаждой, общей слабостью, периодическими судорогами поперечно-полосатой скелетной мускулатуры, сиплым голосом, учащенным сердцебиением (тахикардия). Кожа на руках вследствие дегидратации сморщивается («руки прачки»).
- Тяжелая степень – диарея свыше 20-ти раз в день, развивается тяжелая дегидратация (потеря жидкости свыше 7-
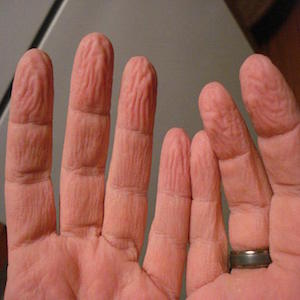 9% от массы тела), что сопровождается нарушением кровообращения (гемодинамика) со снижением артериального давления (гипотония), учащенным слабым пульсом. Появляется нарушение дыхания (одышка), черты лица больного человека заостряются, глаза впадают в глазницы, кожа становится синюшной (цианоз). Вследствие пересыхания слизистой оболочки голосовых связок, голос становится осипшим, вплоть до его полного отсутствия (афония). Также снижается эластичность (тургор) кожи, она становится дряблой, долго распрямляется после собирания в складку, на руках появляются выраженные морщины. При этой степени нарушается работа почек с уменьшением объема выводимой мочи (олигурия), вплоть до ее отсутствия (анурия).
9% от массы тела), что сопровождается нарушением кровообращения (гемодинамика) со снижением артериального давления (гипотония), учащенным слабым пульсом. Появляется нарушение дыхания (одышка), черты лица больного человека заостряются, глаза впадают в глазницы, кожа становится синюшной (цианоз). Вследствие пересыхания слизистой оболочки голосовых связок, голос становится осипшим, вплоть до его полного отсутствия (афония). Также снижается эластичность (тургор) кожи, она становится дряблой, долго распрямляется после собирания в складку, на руках появляются выраженные морщины. При этой степени нарушается работа почек с уменьшением объема выводимой мочи (олигурия), вплоть до ее отсутствия (анурия).
В некоторых случаях холера может протекать без развития клинической симптоматики с выделением холерного вибриона с калом. Такие лица представляют высокую эпидемиологическую опасность, так как не обращаются за медицинской помощью. При молниеносной форме течения холеры дегидратация развивается очень быстро и в течение нескольких дней может привести к летальному исходу. Такая форма бывает у ослабленных, пожилых людей, а также у детей.
Диагностика
Первичное заключение врач делает на основании клинической симптоматики и эпидемиологических данных (посещение больных эндемичных регионов). Подтверждение диагноза проводится при помощи дополнительных лабораторных исследований, которые включают:
- Бактериологическое исследование – посев на специальную питательную среду, в которой накапливается возбудитель. Затем проводится идентификация холерного вибриона по морфологическим, биохимическим и антигенным свойствам.
- Серологическое исследование – проводится выявление антител к холерному вибриону в крови, которые накапливаются в ответ на течение инфекционного процесса.
- ПЦР – выполняется полимерная цепная реакция, при помощи которой в исследуемом материале выявляется и идентифицируется геном микроорганизма.
Данные исследования также проводятся для контроля эффективности этиотропной терапии (лечение, направленное на уничтожение холерного вибриона) с целью профилактики выделения возбудителя.
Лечение
 Эффективная терапия холеры включает 2 основных подхода. Основным из них является восполнение и поддержание уровня жидкости и солей в организме - регидратация. В зависимости от тяжести течения инфекционного процесса, она выполняется при помощи внутривенно капельного введения солевых растворов (Трисоль, физиологический раствор) или приема внутрь перорального раствора для регидратации (Регидрон). От своевременности начала регидратации зависит прогноз заболевания. Она проводится в течение всего периода поноса и рвоты, сопровождающихся потерей жидкости и солей. Также проводится этиотропная рациональная антибиотикотерапия, позволяющая уменьшить время и тяжесть течения холеры, для чего используются цефалоспорины, тетрациклин, фторхинолоны.
Эффективная терапия холеры включает 2 основных подхода. Основным из них является восполнение и поддержание уровня жидкости и солей в организме - регидратация. В зависимости от тяжести течения инфекционного процесса, она выполняется при помощи внутривенно капельного введения солевых растворов (Трисоль, физиологический раствор) или приема внутрь перорального раствора для регидратации (Регидрон). От своевременности начала регидратации зависит прогноз заболевания. Она проводится в течение всего периода поноса и рвоты, сопровождающихся потерей жидкости и солей. Также проводится этиотропная рациональная антибиотикотерапия, позволяющая уменьшить время и тяжесть течения холеры, для чего используются цефалоспорины, тетрациклин, фторхинолоны.
Профилактика
Предотвращение развития холеры включает выполнение специфических и неспецифических мероприятий. Специфическая профилактика включает прививки от холеры (введение антигенов холерного вибриона с целью формирования иммунного ответа). Они проводятся людям, проживающим в эндемических зонах холеры, а также собирающихся посещать их. Неспецифическая профилактика направлена в первую очередь на предотвращение попадания возбудителя в воду (особенно в случаях централизованного водоснабжения), для чего обязательно проводится обеззараживание канализационных и сточных вод, технологическая изоляция источника питьевой воды. При выявлении пациента с подозрением на развитие холеры, он обязательно изолируется в инфекционном отделении, где организовывается холерный госпиталь со строгим выполнением профилактических мероприятий.
При правильном лечении и его своевременном начале прогноз при холере относительно благоприятный. Это стало возможным благодаря применению парентеральной регидратации при помощи внутривенно капельного введения солевых растворов.
